Resumo da Notícia
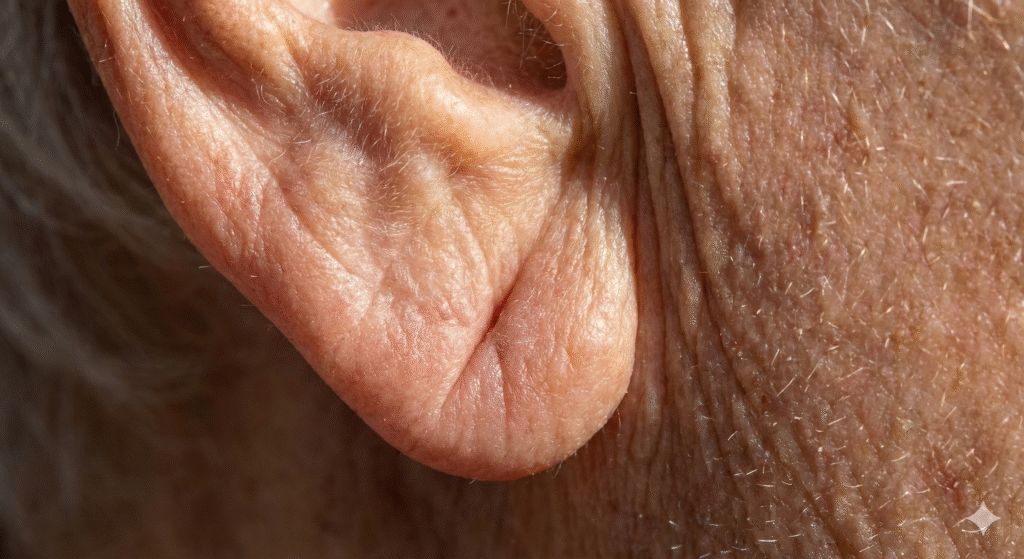
O “sinal de Frank” é uma dobra diagonal no lóbulo da orelha descrita em 1973, e volta e meia reaparece nas redes como “teste do coração”.
Pelo conjunto de evidências, ele não serve como diagnóstico nem como rastreio de doença cardiovascular.
Estudos observacionais já encontraram associações em alguns cenários, mas os resultados são inconsistentes e o achado isolado não tem valor clínico para decisão individual.
Em pesquisas com exames de imagem (como angiotomografia), a dobra pode aparecer junto de doença coronariana, mas geralmente em populações já encaminhadas por suspeita clínica — isso limita a generalização.
Em estudos de acompanhamento, a dobra entra como parte de um conjunto de “sinais de envelhecimento” que pode se correlacionar com risco, sem provar causa e efeito.
Falta padronização: cada estudo define e mede o “sinal” de um jeito, o que ajuda a explicar por que as conclusões variam.
A idade e mudanças naturais do lóbulo podem confundir e aumentar o risco de alarme falso quando o tema vira “teste caseiro”.
O que realmente muda o jogo para risco cardiovascular continua sendo o básico bem feito: pressão, colesterol, glicemia/diabetes, tabagismo, atividade física, peso e histórico familiar.
Se houver sintomas (dor no peito, falta de ar, palpitações) ou múltiplos fatores de risco, vale procurar avaliação médica.
Uma linha diagonal na orelha, bem no lóbulo, pode indicar risco cardiovascular? A ideia parece improvável à primeira vista, mas circula há décadas na medicina e, de tempos em tempos, volta a ganhar força nas redes sociais — quase sempre acompanhada de dúvidas e alarmes desnecessários. O chamado sinal de Frank é uma dobra oblíqua que atravessa o lóbulo da orelha.¹ A pergunta, então, é direta: isso tem relação com o coração ou virou só mais um “teste” improvisado da internet?
Pelo conjunto de estudos disponíveis, não há base para usar o sinal de Frank como ferramenta de diagnóstico ou rastreamento de doença cardiovascular.²–⁵ Pesquisas observacionais já investigaram possíveis associações, mas os resultados variam e o achado, isoladamente, não tem valor diagnóstico.²–⁵
O vinco pode até aparecer como uma peça do quebra-cabeça em algumas pesquisas, mas não fecha o quadro sozinho. E aí mora o risco: um sinal visual não diz como estão pressão arterial, colesterol, glicemia ou histórico familiar — fatores muito mais úteis para estimar risco cardiovascular.⁶
O sinal foi descrito em 1973 pelo médico americano Sanders T. Frank, ao relatar a presença da dobra em pacientes com doença arterial coronariana.¹ Desde então, estudos tentam esclarecer se existe, de fato, relação com aterosclerose e doença coronariana — e por que essa relação, quando aparece, não funciona como uma regra simples.²–⁵
O que os estudos mostram quando olham para a doença coronariana
Em uma pesquisa com angiotomografia coronariana, a dobra no lóbulo apareceu associada à presença, extensão e gravidade de doença coronariana detectada no exame.² É um ponto relevante: a hipótese foi comparada com achados objetivos de imagem. Ainda assim, há um limite importante: eram pessoas encaminhadas para investigar o coração por suspeita clínica.² Ou seja, o contexto já era de maior risco — e isso impede tratar o sinal como um “teste” aplicável para todo mundo.
Em outro trabalho, que acompanhou milhares de pessoas ao longo do tempo, pesquisadores analisaram sinais visíveis relacionados ao envelhecimento — incluindo a dobra no lóbulo — e observaram aumento do risco de doença isquêmica do coração e infarto conforme crescia o número desses sinais, mesmo após considerar outros fatores de risco.³ Esse tipo de dado sugere que certas marcas do envelhecimento podem caminhar junto com mudanças vasculares.³ Mas não prova causa e efeito, nem permite usar o vinco como marcador confiável para decisões individuais.³–⁵
Quando a investigação se volta a outros vasos, como as artérias carótidas, também há estudos que encontraram correlação com sinais de aterosclerose em alguns cenários.⁴ E, quando o conjunto de evidências é reunido, a leitura fica mais cautelosa: uma revisão sistemática aponta resultados diversos e reforça que a dobra no lóbulo não identifica, por si só, doença coronariana a ponto de substituir consulta e exame médico — ou exames complementares quando indicados.⁵
Por que o sinal de Frank não serve como diagnóstico nem rastreio
Há ainda um ponto que ajuda a explicar por que os resultados “não fecham” com facilidade: a definição de “sinal de Frank” não é igual em todos os estudos. Alguns consideram um vinco mais profundo; outros incluem dobras mais discretas; alguns avaliam se é unilateral ou bilateral. Essa falta de padronização, por si só, já contribui para conclusões diferentes.⁵
Além disso, os achados mudam conforme a população estudada e a forma de medir o sinal.³–⁵ E a idade pesa: como o lóbulo muda ao longo da vida, dobras comuns podem ser confundidas com o sinal clássico.³–⁵ Por isso, usar a orelha como “teste caseiro” tende a gerar alarme falso.³–⁵
Quanto ao mecanismo biológico, existem hipóteses plausíveis — envelhecimento vascular, alterações microcirculatórias e mudanças do tecido conjuntivo — que poderiam se manifestar em paralelo em diferentes partes do corpo.³–⁵ É como notar marcas do tempo numa cidade: algumas surgem juntas, mas uma não “prova” a outra. A metáfora tem limites, mas ajuda a lembrar o essencial: um sinal visual isolado raramente dá conta de um órgão inteiro.
Na prática, perceber a dobra no lóbulo da orelha não é motivo para pânico — e tampouco faz sentido usar a orelha como “exame do coração”. O sinal pode aparecer em pesquisas como um achado associado, mas não oferece previsão individual e não substitui uma boa avaliação de risco.²–⁵
O que fazer, então, ao notar a linha no lóbulo? O caminho mais seguro é o de sempre: olhar para os fatores de risco cardiovascular que realmente mudam o jogo e procurar avaliação médica se houver sintomas ou histórico importante.⁶
Vale também um esclarecimento: não se trata de um tratamento, nem de algo que tenha “indicação”, “custo” ou “critério de uso”. É um achado físico que chama atenção, mas não funciona como ferramenta médica de decisão.²–⁵
A prevenção cardiovascular continua baseada no que realmente reduz risco: controlar pressão, colesterol e diabetes, evitar tabagismo, manter atividade física, cuidar do peso e acompanhar a saúde com regularidade.⁶ As diretrizes da Sociedade Brasileira de Cardiologia (SBC) se concentram nesses pilares e não incluem o sinal de Frank como critério de rastreamento cardiovascular.⁶
Fato ou fake e o que vale levar para a vida real
Fato ou fake? Como “teste” para diagnosticar ou rastrear doença do coração, é fake.²–⁵ O sinal de Frank foi estudado como um achado que pode aparecer com mais frequência em alguns grupos com doença vascular, mas não tem utilidade diagnóstica isolada e não deve ser usado para concluir risco individual.²–⁵
A lição, no fim, vai além do lóbulo: em tempos de saúde no feed, é tentador buscar “atalhos”. Só que atalhos trocam o que importa — prevenção e acompanhamento — por sustos passageiros. Se houver dor no peito, falta de ar, palpitações ou múltiplos fatores de risco, vale procurar avaliação médica.⁶ Fora disso, o caminho mais eficaz costuma ser o menos dramático: hábitos consistentes, check-ups quando indicados e atenção aos fatores que a ciência já conhece bem.⁶
alimentação saudável Anvisa AVC carcinoma basocelular carcinoma espinocelular Ciência e Saúde Câncer de Mama câncer de pele demência demência frontotemporal desinformação em saúde diabetes tipo 2 diagnóstico precoce doença de Alzheimer doenças cardiovasculares Estilo de vida saudável evidências científicas FEBRASGO Infarto insuficiência venosa medicina baseada em evidências melanoma menopausa obesidade OMS pediatria prevenção cardiovascular Prevenção em saúde Qualidade de Vida Reposição Hormonal Saúde a Sério Saúde com responsabilidade saúde da mulher saúde da pele saúde do coração saúde infantil Saúde masculina saúde materna saúde mental saúde pública Terapia Hormonal trombose trombose venosa profunda vacinação infantil varizes
- Frank ST. Aural sign of coronary-artery disease. N Engl J Med. 1973 Aug 9;289(6):327–328. https://pubmed.ncbi.nlm.nih.gov/4718047/
- Shmilovich H, Cheng VY, Rajani R, et al. Relation of diagonal ear lobe crease to the presence, extent, and severity of coronary artery disease determined by coronary computed tomography angiography. Am J Cardiol. 2012 May 1;109(9):1283–1287. https://pubmed.ncbi.nlm.nih.gov/22335855/
- Christoffersen M, Frikke-Schmidt R, Schnohr P, Jensen GB, Nordestgaard BG, Tybjærg-Hansen A. Visible age-related signs and risk of ischemic heart disease in the general population: a prospective cohort study. Circulation. 2014;129(9):990–998. https://pubmed.ncbi.nlm.nih.gov/24334176/
- Shrestha I, Ohtsuki T, Takahashi T, et al. Diagonal ear-lobe crease is correlated with atherosclerotic changes in carotid arteries. Circ J. 2009 Oct;73(10):1945–1949. https://pubmed.ncbi.nlm.nih.gov/19644217/
- Więckowski K, Gallina T, Surdacki A, Chyrchel B. Diagonal Earlobe Crease (Frank’s Sign) for Diagnosis of Coronary Artery Disease: A Systematic Review of Diagnostic Test Accuracy Studies. J Clin Med. 2021;10(13):2799. https://pubmed.ncbi.nlm.nih.gov/34202100/
- Précoma DB, Oliveira GMM, Simão AF, et al. Atualização da Diretriz de Prevenção Cardiovascular da Sociedade Brasileira de Cardiologia – 2019. Arq Bras Cardiol. 2019;113(4):787–891. doi:10.5935/abc.20190204. PDF: https://publicacoes.cardiol.br/portal/abc/portugues/aop/2019/aop-diretriz-prevencao-cardiovascular-portugues.pdf

